Cannabis gegen Kopfschmerzen und Migräne? – was Patienten wissen sollten
Migräne und chronische Kopfschmerzen schränken das Leben vieler Betroffener massiv ein – oft trotz medikamentöser Behandlung. Immer mehr Patient:innen interessieren sich daher für alternative Ansätze wie medizinisches Cannabis. Doch was sagt die Forschung dazu?
- Cannabis zeigt in Studien schmerzlindernde Effekte: Inhaliertes medizinisches Cannabis kann laut Studien die gefühlte Intensität von Kopfschmerzen und Migräne deutlich verringern – teils um fast 50 Prozent.
- Wirkung unabhängig von THC- oder CBD-Gehalt: Untersuchungen zeigen: Die schmerzlindernde Wirkung hängt offenbar nicht allein vom Verhältnis von THC und CBD ab – andere Cannabinoide oder Terpene könnten eine Rolle spielen.
- Patient:innen berichten von langfristigen Verbesserungen: Einige Studien deuten darauf hin, dass medizinisches Cannabis bei manchen Menschen nicht nur die akuten Symptome lindert, sondern auch das allgemeine Wohlbefinden langfristig verbessern kann.
- Risiko für Medikamentenübergebrauchskopfschmerz (MÜK) möglich: Vor allem bei chronischer Migräne kann auch Cannabis zu MÜK beitragen – das zeigt eine Studie mit deutlich erhöhtem Risiko im Vergleich zu klassischen Schmerzmitteln.
- Weitere Forschung ist dringend nötig: Es fehlen bislang belastbare Daten zu optimaler Dosierung, geeigneten Sorten, Anwendungsformen und langfristiger Sicherheit – insbesondere in Abgrenzung zur Selbstmedikation.
Inhaltsverzeichnis
- Cannabis gegen Migräne und Kopfschmerzen
- Primäre vs. sekundäre Kopfschmerzen
- Welche Faktoren könnten primäre Kopfschmerzen begünstigen?
- MÜK: Kopfschmerzen durch übermäßigen Gebrauch von Medikamenten
- Cannabis bei Migräneattacken und Kopfschmerzen – das sagt die Studienlage dazu
- Eine Review verschiedener Studien zu Cannabis gegen Kopfschmerzen
- Cannabis-Kopfschmerzen: Alles zu Medizinalcannabis und der MÜK
- FAQ
- Quellen
Cannabis gegen Migräne und Kopfschmerzen
Hämmernd, pulsierend, stechend oder drückend – Kopfschmerzen haben viele Gesichter. Bei Migräne kommen oft zusätzliche Symptome wie Übelkeit, Lichtempfindlichkeit oder eine sogenannte Aura hinzu. Was viele nicht wissen: Migräne zählt laut WHO weltweit zu den häufigsten neurologischen Erkrankungen überhaupt. Frauen sind deutlich häufiger betroffen als Männer – nicht zuletzt aufgrund hormoneller Schwankungen.
Die Suche nach wirksamer Linderung führt viele Betroffene früher oder später zu alternativen Behandlungsansätzen. Eine davon: medizinisches Cannabis. Warum Cannabiskonsum überhaupt helfen könnte, lässt sich aus Sicht der Forschung erklären. Der menschliche Körper verfügt über ein eigenes Endocannabinoid-System – ein komplexes Netzwerk aus Rezeptoren, das an der Schmerzverarbeitung, der Regulation von Entzündungen und dem Gleichgewicht des Nervensystems beteiligt ist. Pflanzenstoffe wie THC und CBD können an diese Rezeptoren andocken und potenziell schmerzlindernd wirken.
Doch was sagt die Wissenschaft tatsächlich zur Anwendung von Cannabis bei Kopfschmerzen und Migräne? Der folgende Artikel gibt einen Überblick über aktuelle Studien, Erfahrungen aus der Praxis und mögliche Risiken.
Primäre vs. sekundäre Kopfschmerzen
Für eine ganzheitliche Behandlung von Kopfschmerzen gilt es, deren Ursachen festzustellen. Hier unterscheidet man zwischen primären und sekundären Kopfschmerzen.
Von primären Kopfschmerzen ist dann die Rede, wenn keine Begleiterkrankung hinter den Kopfschmerzen steckt. Unter diese Kategorie fallen:
- Migräne
- Spannungskopfschmerzen
- Clusterkopfschmerzen
Werden die Schmerzen dagegen von einer anderen Erkrankung verursacht, spricht man von sekundären Kopfschmerzen. Hier ist die Liste der möglichen Auslöser lang. Unter anderem gehören dazu:
- Infektionen
- psychische Krankheiten
- Zahnfehlstellungen
- Blutdruckerkrankungen
- Unverträglichkeiten von Medikamenten
Welche Faktoren könnten primäre Kopfschmerzen begünstigen?
Warum primäre Kopfschmerzen entstehen, lässt sich nur schwer rekonstruieren. Aber es lassen sich zumindest Punkte feststellen, die primäre Kopfschmerzen begünstigen oder verstärken könnten. Mit von der Partie sind mit „zu wenig Wasser, zu viel Stress, zu wenig Schlaf“ auch die üblichen Verdächtigen:
- Verspannungen an Nacken/Rücken
- Zu wenig Schlaf
- Seelische Belastungen/Stress
- Konsum von Alkohol/Nikotin
- Zu geringe Flüssigkeitszufuhr
- Schlechte Luft
- Lärm
Du leidest unter Kopfschmerzen und kannst eine Begleiterkrankung ausschließen? Dann kann ein Kopfschmerzkalender Dir dabei helfen, die Trigger für Deine primären Kopfschmerzen zu identifizieren. Auf der Seite der deutschen Migräne- und Kopfschmerzgesellschaft findest Du Vorlagen für einen Migräne- und Kopfschmerzkalender sowie für einen Clusterkopfschmerzkalender.
Gerade bei Migräne können die Trigger besonders individuell ausfallen. Möglich sind etwa Veränderungen im Tagesrhythmus oder ein veränderter Koffeinkonsum.
Da Hormonschwankungen Migräneanfälle begünstigen können, sind Frauen zwei- bis dreimal häufiger von Migräne betroffen. Hormonelle Verhütungsmethoden wie die Pille könnten Linderung verschaffen, aber gleichzeitig andere Risiken bergen. Vorteile und Risiken sollten mit dem behandelnden Arzt oder der behandelnden Ärztin abgewägt werden.
MÜK: Kopfschmerzen durch übermäßigen Gebrauch von Medikamenten
Leidest du an primären Kopfschmerzen und nimmst regelmäßig Medikamente gegen Kopfschmerzen ein, könnte sich das kontraproduktiv auswirken. Hier ist die Rede von Medikamentenübergebrauchskopfschmerz (MÜK) – auch bekannt als medikamenteninduzierter Kopfschmerz oder Rebound-Kopfschmerz.
Die Symptome des MÜK: Kopfschmerzen halten länger an, treten öfter auf oder du brauchst immer mehr Kopfschmerzmedikamente.
Nach Schätzungen der Deutschen Gesellschaft für Neurologie sind 0,7 bis 1 Prozent der weltweiten Bevölkerung von medikamenteninduzierten Kopfschmerzen betroffen. Das entspricht in Deutschland bis zu 800.000 Personen. Noch konnte die Ursache für den MÜK nicht abschließend festgestellt werden.
Cannabis bei Migräneattacken und Kopfschmerzen – das sagt die Studienlage dazu
Das Inhalieren von Cannabis könnte die gefühlte Intensität von Kopfschmerzen und Migräne fast halbieren – das legt eine Studie der Washington State University von 2019 nahe.
Anhand einer Big-Data-Analyse werteten die Forschenden Informationen einer App aus, in der User:innen ihre Anwendung von medizinischem Cannabis trackten. Konkret sahen die Wissenschaftler:innen sich die Informationen von 1.300 Nutzer:innen an, die in der App insgesamt mehr als 12.000-mal das Symptom „Kopfschmerzen“ eingetragen hatten. Dazu gehörten 653 Migräne-Patient:innen, die in der Summe über 7.400 Migräneanfälle verzeichneten.
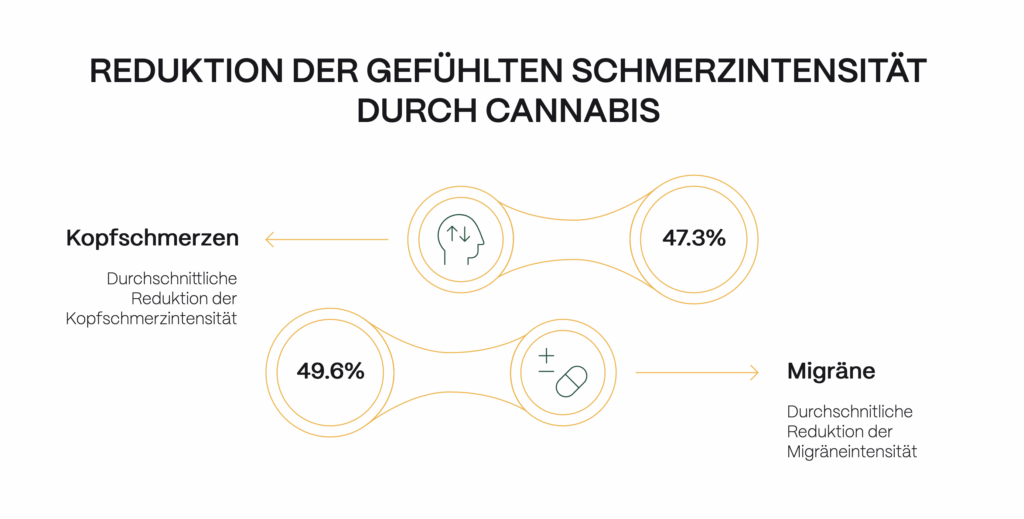
Wie sich die Inhalation von Cannabis bei Kopfschmerzen in der Studie auswirkte
Die Auswertung ergab, dass das Inhalieren von Cannabis bei Kopfschmerzen die Beschwerden der User:innen im Durchschnitt um 47,3 Prozent verringerte. Bei Migränepatient:innen war das mit 49,6 Prozent sogar noch etwas häufiger der Fall.
Bezogen auf die Schmerzbekämpfung konnten die Forschenden keinen signifikanten Unterschied zwischen verschiedenen Cannabissorten mit unterschiedlichen Leveln und Verhältnissen an CBD (Cannabidiol) und THC (Tetrahydrocannabinol) ausmachen. Sie mutmaßen daher, dass andere Cannabinoide oder Terpene der Cannabispflanze bei der Wirkung von Cannabis die entscheidende Rolle spielen könnten.
Eine Einschränkung der Studie liegt darin, dass es sich bei den Teilnehmenden ausschließlich um geübte User:innen der Cannabis-App handelte. Da diese gegenüber dem Einsatz von medizinischem Cannabis tendenziell eher offen sein dürften, lässt sich eine gewisse Befangenheit nicht ausschließen. Aus diesem Grund betonten die Forschenden die Notwendigkeit weiterer klinischer Studien, die unter anderem auch Placebos mit einschließen.
Eine Review verschiedener Studien zu Cannabis gegen Kopfschmerzen
Im Jahr 2021 veröffentlichten Wissenschaftler:innen eine Auswertung, in der sie sich 34 Veröffentlichungen zu „Kopfschmerzen Cannabis“ sowie „Migräne Cannabis“ genauer angesehen hatten. In allen der untersuchten Studien fanden die Forschenden Hinweise auf eine therapeutische Wirkung von medizinischem Cannabis bei Migräne:
Kurzfristig führte die Anwendung von medizinischem Cannabis laut der Auswertung zu einer verringerten Einnahme von Schmerzmitteln und einer geringeren Schmerzintensität.
Einige Patient:innen hatten in den Studien angegeben, dass sich durch die langfristige Anwendung von Cannabis sowohl ihr körperlicher als auch psychischer Gesundheitszustand dauerhaft verbessert habe.
Das Fazit der Forschenden: Die Anwendung von medizinischem Cannabis kann sowohl die Dauer und Häufigkeit von Migräne als auch von Kopfschmerzen unbekannten Ursprungs verringern.
Weitere Forschungen zur Anwendung von Cannabis gegen Kopfschmerzen sind nötig
Die Wissenschaftler:innen schlussfolgerten, dass die Anwendung von Cannabis gegen Kopfschmerzen momentan unterrepräsentiert sei. Wichtig sind laut ihnen weitere Untersuchungen zu dem Thema. Nur so lässt sich herausfinden, welche Dosierungen und Formen der Verabreichung besonders geeignet sein könnten. Zu untersuchen bleibt auch, welche Sorten sich für die Kopfschmerz-Behandlung besonders eignen und wie sich die medizinische Anwendung von Cannabis langfristig auswirken könnte.
Solltest du über Cannabis auf Rezepts gegen deine Kopfschmerzen oder Migräne nachdenken, raten wir dringend dazu, das Gespräch mit einem Arzt oder einer Ärztin zu suchen und nicht auf Selbstmedikation zu setzen.
Wie werde ich Cannabispatient:in?
PATIENT:IN WERDENCannabis-Kopfschmerzen: Alles zu Medizinalcannabis und der MÜK
Ob auch medizinisches Cannabis MÜK verursachen könnte, bleibt nach derzeitigem Stand der Wissenschaft unklar.
Eine 2021 veröffentlichte Studie ermittelte zwischen der Anwendung von medizinischem Cannabis, chronischer Migräne und dem Auftreten von MÜK einen signifikanten Zusammenhang.
Untersucht worden waren die Daten von insgesamt 368 Patient:innen mit chronischer Migräne. Von den 150 Personen, die Cannabis gegen ihre Migräne anwendeten, litten 81 Prozent unter MÜK. Bei denen, die ihre Migräne mit anderen Medikamenten behandelten, waren 41 Prozent von MÜK betroffen.
Die Wissenschaftler:innen rieten daher Patient:innen, die gegen chronische Migräne Cannabis anwendeten, die Menge an Cannabis zu verringern.

Eine weitere Studie zu Cannabis und MÜK
Eine andere Sprache spricht eine doppelblinde, kontrollierte und randomisierte Studie, die die Anwendung von Nabilon – eine synthetische Form des Cannabinoids THC – zur Behandlung von hartnäckigen MÜK untersuchte.
Im Vergleich zu Ibuprofen war Nabilon wirksamer in der Reduzierung der Schmerzintensität und der täglichen Einnahme anderer Schmerzmittel. Außerdem konnte Nabilon laut den Forscher:innen im Gegensatz zu Ibuprofen den Grad der Medikamentenabhängigkeit verringern und die Lebensqualität der Patient:innen verbessern. Nebenwirkungen von Nabilon traten selten auf, fielen leicht aus und verschwanden nach dem Absetzen wieder. Anzumerken bleibt allerdings, dass die Studiengröße mit 26 Personen relativ klein war.
FAQ
Welche Cannabissorten helfen bei Migräne?
Es gibt bisher keine eindeutige wissenschaftliche Empfehlung, welche Cannabissorten bei Migräne am besten helfen. Die Wahl der geeigneten Cannabisblüten sollte daher immer in Absprache mit einem Arzt oder einer Ärztin erfolgen – idealerweise unter Berücksichtigung von Terpengehalt, Verträglichkeit und individueller Migräneform.
Was hilft sofort bei starker Migräne?
Bei starker Migräne können Triptane, ein abgedunkelter Ruheraum, kühlende Nackenauflagen und Medikamente gegen Übelkeit helfen. Auch eine geringe Menge Koffein kann unterstützend wirken. Wichtig ist, frühzeitig zu reagieren und die Therapie ärztlich abzustimmen.
Quellen
Porst, M., Wengler, A., Leddin, J., Neuhauser, H., Katsarava, Z., von der Lippe, E., Anton, A., Ziese, T., & Rommel, A. (2020). Migräne und Spannungskopfschmerz in Deutschland: Prävalenz und Erkrankungsschwere im Rahmen der Krankheitslast-Studie BURDEN 2020. Journal of Health Monitoring, (S6), 1–26.
Diener, H.-C., Kropp, P., et al. (2022). Kopfschmerz bei Übergebrauch von Schmerz‑ oder Migränemitteln (Medication Overuse Headache = MOH) (S1‑Leitlinie, AWMF‑Registernummer 030‑131). In Deutsche Gesellschaft für Neurologie (Hrsg.), Leitlinien für Diagnostik und Therapie in der Neurologie.
Washington State University. (2019, November 25). Cannabis reduces headache and migraine pain by nearly half. ScienceDaily.
Poudel, S., Quinonez, J., Choudhari, J., Au, Z. T., Paesani, S., Thiess, A. K., Ruxmohan, S., Hosameddin, M., Ferrer, G. F., & Michel, J. (2021). Medical cannabis, headaches, and migraines: A review of the current literature. Cureus, 13(8), e17407.
Zhang, N., & Woldeamanuel, Y. W. (2021). Medication overuse headache in patients with chronic migraine using cannabis: A case-referent study. Headache: The Journal of Head and Face Pain, 61(8), 1234–1244.
Pini, L. A., Guerzoni, S., Cainazzo, M. M., Ferrari, A., Sarchielli, P., Tiraferri, I., Ciccarese, M., & Zappaterra, M. (2012). Nabilone for the treatment of medication overuse headache: Results of a preliminary double-blind, active-controlled, randomized trial. The Journal of Headache and Pain, 13(8), 677–684.