Cannabis – Einstiegsdroge oder Ausstiegsdroge?
Der Begriff „Einstiegsdroge“ begleitet Cannabis seit Jahrzehnten – als politisches Schlagwort, als Warnung, als Mythos. Doch während sich das Bild vom gefährlichen Türöffner hartnäckig hält, wächst die Zahl der Hinweise, dass Cannabis auch als Ausstiegsdroge wirken könnte – therapeutisch, substituierend, entlastend.
- Die Cannabis-Einstiegsdroge-Theorie wackelt: Ein kausaler Zusammenhang zwischen Cannabis und harten Drogen ist wissenschaftlich nicht belegt.
- Substitution statt Eskalation: Studien zeigen, dass viele Patient:innen riskantere Substanzen gezielt durch Cannabis ersetzen.
- CBD gegen Sucht: Cannabidiol könnte bei Cannabis- und sogar Kokainabhängigkeit helfen.
- Deutschland zögert: Trotz Teillegalisierung fehlt es hierzulande an systematischer Forschung und therapeutischen Konzepten.
Es ist eines dieser hartnäckigen Narrative, das sich zäh durch die Jahrzehnte zieht – und bis heute in so mancher Talkshow für besorgte Stirnfalten sorgt: Wer mit Cannabis-Konsum beginnt, landet im Grunde unweigerlich bei Heroin und CO.. Die sogenannte Gateway-Theorie (also die Theorie, Cannabis sei eine Einstiegsdroge und führt zum Konsum härterer Drogen) dient seit jeher als Begründung für eine restriktive Drogenpolitik – und macht Cannabis zum moralischen Sündenbock.
Dabei gerät zunehmend aus dem Blick, dass dieses Bild längst Risse bekommen hat. Und zwar nicht nur in wissenschaftlichen Fachpublikationen, sondern mitten in der Realität therapeutischer Praxis. In Entzugskliniken, Schmerzambulanzen und Suchttherapien wird Cannabis heute nicht mehr nur als Gefahr diskutiert, sondern zunehmend als mögliche Perspektive: nicht der Einstieg in eine Drogenkarriere, sondern der Ausstieg aus der Abhängigkeit.
Inhaltsverzeichnis
- Teilliberalisiert, aber nicht rehabilitiert: Deutschlands gespaltenes Verhältnis zu Cannabis
- Einstiegsdroge Cannabis – ist da wirklich was dran?
- Medizinisches Cannabis und Opioidmissbrauch
- Ausstiegsdroge Cannabis: „Cannabis nimmt mir den Saufdruck“
- Cannabis gegen die Cannabisabhängigkeit?
- Und was ist mit Kokain?
- Ein Blick nach Europa: Die Forschungslücke bleibt bestehen
- FAQ
- Quellen
Teilliberalisiert, aber nicht rehabilitiert: Deutschlands gespaltenes Verhältnis zu Cannabis
Mit dem neuen Cannabis-Gesetz, das 2024 in Kraft trat, hat sich der rechtliche Rahmen in Deutschland grundlegend verändert. Die Teillegalisierung erlaubt Erwachsenen den Besitz kleiner Mengen und eröffnet durch die Gründung von Cannabis Clubs neue Wege des gemeinschaftlich organisierten Konsums. Doch obwohl die Gesetzeslage liberaler geworden ist, bleibt der therapeutische Umgang mit Cannabis vielerorts zögerlich, der unkomplizierte Zugang zu medizinischem Cannabis für Patient:innen in Zukunft fraglich.
Während in Nordamerika längst systematisch erforscht wird, wie sich riskante Substanzen durch medizinisches Cannabis substituieren lassen, wird in Deutschland vor allem gestritten: über Bürokratie, über Jugendschutz, über symbolische Grenzen. Die Realität vieler Patient:innen gerät dabei leicht aus dem Fokus.
Bleibt die Frage: Reicht die Teillegalisierung, um auch das therapeutische Potenzial von Cannabis endlich ernst zu nehmen? Oder bleibt das neue Gesetz ein politisches Feigenblatt – während das alte Bild vom Konsum von Cannabis als Einstieg in den Abgrund weiterwirkt?
Einstiegsdroge Cannabis – ist da wirklich was dran?
Bereits 2010 wies das Aufklärungsportal der Bundesregierung drugcom.de darauf hin, dass sich ein kausaler Zusammenhang zwischen Cannabiskonsum und dem späteren Gebrauch harter Drogen nicht belegen lässt.[1]
Auch das US-amerikanische National Institute on Drug Abuse (NIDA), das einen grundsätzlich restriktiven Umgang mit psychoaktiven Substanzen vertritt, räumt ein, dass „die meisten Cannabis-Konsument:innen keine härteren Drogen konsumieren“. Die sogenannte Gateway-Theorie erscheint vor diesem Hintergrund zunehmend überholt.[2]
Vom Stigma zur Strategie
Parallel zur Erosion der Gateway-Theorie vollzieht sich in der Forschung ein bemerkenswerter Perspektivwechsel. Aus medizinischer Sicht könnte Cannabis unter bestimmten Voraussetzungen zunehmend die Kriterien einer Substitutions- oder Ausstiegsdroge erfüllen. Besonders in Nordamerika wird untersucht, inwiefern der gezielte Einsatz von medizinischem Cannabis dazu beitragen kann, den Konsum gesundheitlich riskanter Substanzen wie Opioide, Benzodiazepine oder Alkohol zu reduzieren – mit ersten belastbaren Ergebnissen.
US-amerikanische Forschungsteams plädieren inzwischen dafür, medizinisches Cannabis explizit in therapeutische Konzepte zu integrieren – als Alternative zu stärker abhängig machenden Substanzen. Der Ansatz folgt einer pragmatischen Logik: Statt Abstinenz um jeden Preis anzustreben, soll der Schaden begrenzt werden – ein Prinzip, das in der modernen Drogenpolitik als harm reduction längst etabliert ist.[3]
Statistische Analysen deuten darauf hin, dass dieser Weg Wirkung zeigen könnte. In den Vereinigten Staaten ist die Zahl der Todesfälle infolge von Opioid-Überdosierungen seit der Jahrtausendwende dramatisch gestiegen. Doch ausgerechnet in jenen Bundesstaaten, die Cannabis legalisiert haben – sei es zu medizinischen oder nicht-medizinischen Zwecken –, zeigt sich seit 2014 ein auffälliger Trend: Die Mortalitätsraten im Zusammenhang mit Opioiden sind dort signifikant gesunken.[4]

Cannabis als Substitut: Die Studienlage ist vielversprechend
Das therapeutische Potenzial von Cannabis als schadensmindernde Substanz wird inzwischen durch eine wachsende Zahl von Studien gestützt – vor allem in Nordamerika. Bereits eine frühe Untersuchung der Universität Berkeley aus dem Jahr 2009 legte erste Grundlagen. Auch wenn die Erhebung methodisch noch zurückhaltend angelegt war, weisen die Ergebnisse in dieselbe Richtung wie zahlreiche spätere Studien: Cannabis wird von Patient:innen gezielt zur Substitution anderer Substanzen eingesetzt – mit dem Ziel, Nebenwirkungen zu verringern und die Lebensqualität zu verbessern.[5]
Die Befragung umfasste 350 Mitglieder eines medizinischen Cannabis-Kollektivs in Kalifornien. 71 Prozent der Teilnehmenden litten an einer chronischen Erkrankung, mehr als die Hälfte gab an, Cannabis zur Behandlung von Schmerzen zu verwenden, drei Viertel bei psychischen Beschwerden. Besonders aufschlussreich war die Frage nach dem Substitutionsverhalten:
- 40 Prozent nutzten Cannabis als Ersatz für Alkohol,
- 26 Prozent ersetzten damit illegale Substanzen,
- 66 Prozent verwendeten es statt verschreibungspflichtiger Medikamente.
Als häufigste Gründe wurden genannt: weniger Nebenwirkungen (65 %), bessere Symptomlinderung (57 %) und eine geringere Ausprägung von Entzugssymptomen (34 %).
Die Ergebnisse legen nahe, dass Patient:innen medizinisches Cannabis nicht als Ergänzung, sondern als gezielte Alternative verstehen – als eigenverantwortlichen Beitrag zur Schadensminderung in einem oft unzureichend versorgten therapeutischen Umfeld.[5]
Substitution ohne System: Wie Patient:innen eigenverantwortlich handeln
Drei Jahre nach der kalifornischen Erhebung folgte eine kanadische Studie, die den Substitutionseffekt von medizinischem Cannabis in einem realweltlichen Kontext genauer untersuchte. In vier Cannabisapotheken der Provinz British Columbia erhoben Forschende gemeinsam mit Apothekenpersonal und Patient:innen detaillierte Daten zum aktuellen und früheren Gebrauch von Cannabis, Alkohol und anderen Substanzen. Ziel war es, zu analysieren, ob der Konsum bestimmter Substanzen durch die Verfügbarkeit von Medizinalhanf beeinflusst wird.[6]
Die Erhebung umfasste 404 anonymisierte Patient:innen, deren Angaben auf ein konsistentes Muster hinwiesen:
- 41 Prozent verwendeten Cannabis als Ersatz für Alkohol,
- 36 Prozent für illegale Drogen,
- 68 Prozent für verschreibungspflichtige Medikamente.
Die Motive für den Substitutionsgebrauch ähnelten jenen der US-amerikanischen Studien: weniger Entzugserscheinungen (68 %), geringere Nebenwirkungen (60 %) und ein insgesamt verbessertes Symptommanagement.
Bemerkenswert: Drei Viertel der Befragten gaben an, mindestens eine andere, gesundheitlich riskantere Substanz dauerhaft durch Cannabis ersetzt zu haben. Die Autor:innen der Studie schlussfolgerten, dass viele Patient:innen – trotz fehlender institutioneller Programme – bereits heute selbstbestimmt substituieren. Cannabis fungiert dabei nicht als Ersatz im pharmakologischen Sinne, sondern als Alternative im Alltag chronisch kranker oder psychisch belasteter Menschen.[6]
Medizinisches Cannabis und Opioidmissbrauch
"Der krisenhafte Opioidkonsum und -missbrauch in den Vereinigten Staaten hat im Laufe des letzten Jahrzehnts die Forschung zur Ausstiegsdroge Cannabis intensiviert. Deren Ergebnisse wiederum haben die Akzeptanz US-amerikanischer Mediziner:innen für medizinisches Cannabis positiv beeinflusst",
erklärt Autor und Cannabis-Journalist Micha Knodt.
"Medizinisches Cannabis wird in den USA aktuell sowohl als Ersatz für opioidbasierte Schmerzmittel, als auch als potentielles Mittel zur Behandlung von Opioidabhängigkeit verschrieben. Eine Reihe von Umfragen deutet zudem auf eine wachsende Präferenz für medizinisches Cannabis als erstes Mittel der Wahl bei der Behandlung chronischer Schmerzen hin."
Als Vorteile von Cannabis gegenüber Opioiden werden geringere Nebenwirkungen, ein geringeres Risiko einer physischen Abhängigkeit sowie im Falle einer Abhängigkeit die sanfteren Entzugserscheinungen genannt. Schon 2016 bewies eine Studie, dass die Legalisierung von medizinischem Cannabis auf bundesstaatlicher Ebene zu einem Rückgang der Verschreibungen von Opioiden um bis zu 12 Prozent geführt hat.[7]
Eine 2021 veröffentlichte Studie aus Delaware, in deren Rahmen Patient:innen Opioide zur Schmerzbehandlung einnahmen, ergab, dass die Aufnahme von medizinischem Cannabis in Behandlungsprogramme zu einem durchschnittlichen Rückgang der Opioideinnahme um 31 Prozent führte.[8]
In einer weiteren Studie aus dem Jahr 2020, sollten die Proband:innen über einen Zeitraum von drei Monaten und länger Opioid-Medikamente einnehmen. Die Aufnahme von medizinischem Cannabis in ihre Behandlungsprogramme führte zu einem Rückgang der Opioideinnahme um 45 Prozent. Darüber hinaus konnten etwa 40 Prozent der befragten Patient:innen die Einnahme von Opioiden ganz einstellen.[9]
Auch eine Umfrage unter etwa 200 Personen, die sich in einem Opioidentzug befanden, ergab, dass die Mehrheit der Befragten Cannabis nicht wie ein klassisches Opioid- oder Opiat-Substitut, sondern gezielt zur Linderung ihrer Entzugssymptome nutzen. Darüber hinaus gab die Studie Hinweise darauf, dass die Verabschiedung von Gesetzen zu medizinischem Cannabis zu einer geringeren Sterblichkeitsrate bei Opioidüberdosierungen auf Landesebene führen kann.[10]
Ausstiegsdroge Cannabis: „Cannabis nimmt mir den Saufdruck“
Auch in Deutschland mehren sich Berichte über den gezielten Einsatz von Cannabis als Substitutionsmittel – wenngleich die nationale Studienlage bislang spärlich ist. Die wissenschaftliche Forschung steckt noch in den Anfängen, systematische Erhebungen fehlen. Und doch zeigen einzelne Fälle, dass die Praxis der Selbstsubstitution längst begonnen hat – jenseits offizieller Programme.
Bereits 2015 berichtete die Süddeutsche Zeitung über Karl „Shorty“ Huber, einen langjährigen Alkoholkranken, der seinen Konsum nicht mit klassischen Entzugsmedikamenten, sondern mit Cannabis in den Griff bekam. Zunächst über den Schwarzmarkt, später im Rahmen einer Ausnahmegenehmigung, schließlich ärztlich verordnet, nutzt Huber seither medizinische Cannabisblüten – mit Erfolg.
„Cannabis nimmt mir den Saufdruck. Alkohol ist ein Rauschgift, Cannabis ein Rauschmittel“,
zitiert ihn die Zeitung. Eine klare Unterscheidung – für Huber nicht semantisch, sondern existenziell. Die Therapie ermöglichte ihm ein stabiles Leben, ein intaktes soziales Umfeld, eine Rückkehr in den Alltag.[11]
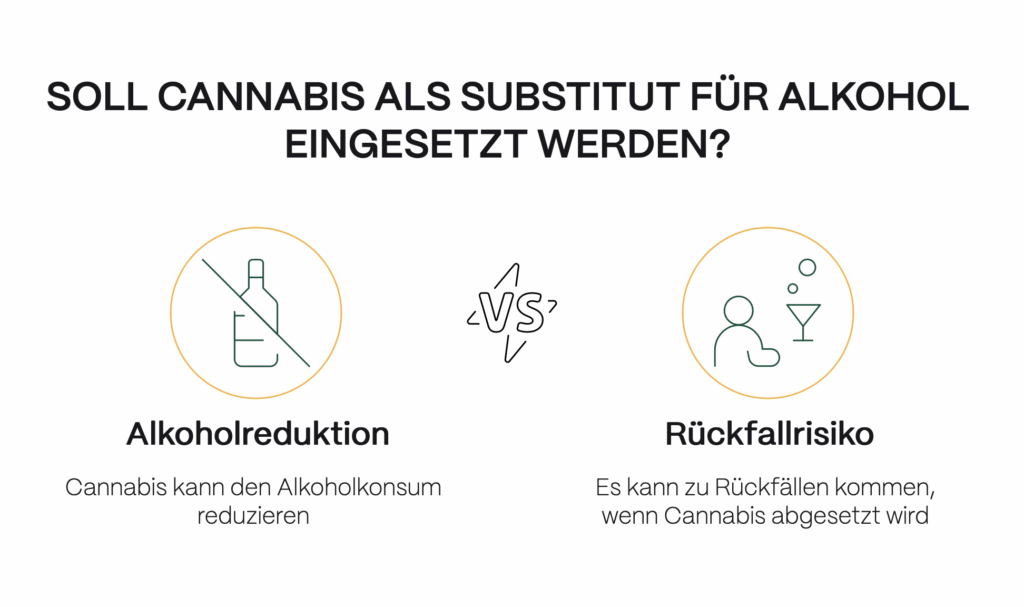
Cannabis statt Alkohol: Was Studien nahelegen
Was im Einzelfall wie bei Karl Huber sichtbar wird, findet inzwischen auch in der Forschung ein breiteres Echo. Eine bereits 2009 im Harm Reduction Journal veröffentlichte Untersuchung unter kalifornischen Ärzt:innen, die auf medizinisches Cannabis spezialisiert sind, dokumentiert ein klares Muster: Alle elf befragten Mediziner:innen behandelten Patient:innen, die Cannabis gezielt als Ersatz für Alkohol einsetzten. In 90 Prozent dieser Fälle wurde ein Rückgang des Alkoholkonsums nach Beginn der Therapie beobachtet.[12]
In derselben Publikation findet sich eine ergänzende Umfrage unter alkoholabhängigen Personen, die ihre eigene Substitutionserfahrung schilderten. Die Bewertungen fielen eindeutig aus: Die Hälfte der Befragten beschrieb die Wirkung von Cannabis als „sehr wirksam“, die andere Hälfte als „wirksam“. Zehn Prozent lebten nach eigenen Angaben bereits seit über einem Jahr abstinent – ausgelöst durch die Cannabistherapie. Gleichzeitig berichteten 21 Prozent von einem Rückfall, sobald sie den Cannabiskonsum unterbrachen. Die Daten deuten auf ein sensibles Gleichgewicht hin: Cannabis als Brücke zur Abstinenz – aber auch als potenziell notwendige Stütze.[13]
Eine Langzeitstudie aus dem US-Bundesstaat Colorado, die über fünf Jahre hinweg den parallelen Konsum von Alkohol und Cannabis untersuchte, kam zu einem differenzierten Ergebnis. Der Cannabiskonsum war mit einem Rückgang des Alkoholkonsums um durchschnittlich 29 Prozent assoziiert. Noch deutlicher war der Effekt bei Alkoholexzessen: Hier reduzierte sich die Häufigkeit um die Hälfte – unabhängig von Geschlecht oder Konsumfrequenz.[14]
Auch in Kanada wurden ähnliche Tendenzen dokumentiert. Eine im Jahr 2019 durchgeführte Umfrage unter Patient:innen in medizinischer Behandlung mit Cannabis ergab: Der Alkoholkonsum sank während der Therapie im Durchschnitt um 44 Prozent. Besonders ausgeprägt war der Effekt bei jüngeren Teilnehmer:innen sowie bei jenen, die gezielt wegen problematischen Alkoholkonsums mit Cannabis behandelt wurden.[15]
Eine weitere Studie aus dem Jahr 2020 bestätigte diesen Zusammenhang auf indirekte Weise. Darin zeigte sich: Junge Erwachsene, die ihren Cannabiskonsum unterbrachen, steigerten ihren Alkoholkonsum im Durchschnitt um 60 Prozent. Nach Wiederaufnahme der Cannabiseinnahme sank er auf das Ausgangsniveau zurück.[16]
Die Befunde sind nicht frei von Widersprüchen – doch sie sprechen eine gemeinsame Sprache: Für bestimmte Gruppen, unter bestimmten Voraussetzungen, könnte Cannabis eine ernstzunehmende Rolle in der Alkoholtherapie spielen. Noch fehlt es an Langzeitdaten und kontrollierten klinischen Studien. Doch der klinische Alltag ist der Forschung an vielen Stellen bereits voraus.
Cannabis gegen die Cannabisabhängigkeit?
Was zunächst paradox erscheint, ist in Wahrheit ein therapeutischer Ansatz mit wachsender wissenschaftlicher Substanz: die Behandlung von Cannabis-Konsumstörungen mithilfe eines cannabisbasierten Wirkstoffs – genauer gesagt: mit Cannabidiol, kurz CBD. Anders als THC wirkt CBD nicht berauschend, sondern kann anxiolytisch, antipsychotisch und potenziell stabilisierend wirken. Die Konsumstörung wiederum bezieht sich auf den übermäßigen und dysfunktionalen Gebrauch von THC-dominantem Cannabis.
Einer der zentralen Beiträge zur Erforschung dieses Therapieansatzes erschien im Juli 2020 in The Lancet Psychiatry. In einer randomisierten Studie wurden Erwachsene mit diagnostizierter Cannabis-Konsumstörung über mehrere Wochen hinweg mit unterschiedlichen Dosen von CBD behandelt. Die Ergebnisse deuten darauf hin, dass hochdosiertes Cannabidiol die Symptome mittlerer bis schwerer Störungen signifikant lindern kann – insbesondere das Craving, also das Verlangen nach weiteren Konsumeinheiten.[17]
Auch wenn die Datenlage noch überschaubar ist, liefern Fallstudien wichtige Impulse. So beschreibt ein Bericht die Therapie eines männlichen Patienten mit bipolarer Störung und langjähriger THC-Abhängigkeit. Im Rahmen der Behandlung wurde ihm gestattet, weiterhin Cannabis zu konsumieren – allerdings unter gleichzeitiger Gabe von CBD-Öl. Im Therapieverlauf reduzierten sich nicht nur Angst und Schlafstörungen, sondern auch der tägliche THC-Konsum.[18]
Ein ähnliches Bild zeigt sich bei einer Patientin mit ausgeprägten Entzugssymptomen: Angstzustände, dissoziative Episoden, innere Unruhe. Im Verlauf einer zehntägigen CBD-Therapie klangen die Symptome vollständig ab. Die behandelnden Ärzt:innen schlossen daraus, dass Cannabidiol potenziell geeignet ist, das Cannabisentzugssyndrom zu lindern – möglicherweise sogar nachhaltig.[19]
Was hier sichtbar wird, ist weniger ein Widerspruch als ein differenziertes Verständnis von Substanzen und ihrer Wirkung. Nicht das Etikett „Cannabis“ entscheidet über Nutzen oder Risiko, sondern die genaue Zusammensetzung, Dosis, Begleiterkrankung – und das therapeutische Ziel.
Und was ist mit Kokain?
Während die Opioidkrise weiterhin das mediale und politische Augenmerk auf sich zieht, bleibt ein anderer Befund oft im Schatten: die nach wie vor hohe Prävalenz des Kokainmissbrauchs – insbesondere in den USA. Im Jahr 2020 wurden fast 20.000 Todesfälle im Zusammenhang mit Kokain registriert, die Mehrzahl davon in Kombination mit Opioiden. Doch auch der alleinige Konsum der Stimulanz fordert jährlich tausende Leben.
Inzwischen mehren sich Hinweise darauf, dass auch hier Cannabidiol (CBD) therapeutisches Potenzial entfalten könnte.[20] Zwar befinden sich die Forschungen noch im vorklinischen Stadium, doch erste Ergebnisse aus Tiermodellen sind vielversprechend. So berichtet die Fachzeitschrift Addiction Biology von einer Studie, in der kokainabhängigen Labormäusen CBD verabreicht wurde – mit dem Effekt, dass die Tiere ihre selbst gewählte Kokain-Dosis deutlich reduzierten.[21]
Weitere Versuchsreihen zeigen, dass CBD die durch Kokain aktivierten Belohnungssysteme im Gehirn modulieren kann – ein möglicher Schlüssel zur Erklärung des beobachteten Rückgangs. Auf Grundlage einer systematischen Auswertung von 52 Einzelstudien kommen die Autor:innen zu einem vorsichtigen, aber hoffnungsvollen Fazit: CBD könnte als ergänzende Therapie bei der Behandlung von Kokainabhängigkeit künftig eine Rolle spielen.[22]
Doch auch hier gilt: Die bisherigen Ergebnisse stammen ausschließlich aus Tierversuchen. Eine Übertragung auf den Menschen bleibt spekulativ, klinische Studien stehen noch aus.
Ein Blick nach Europa: Die Forschungslücke bleibt bestehen
Während in Nordamerika bereits konkrete Substitutionsansätze mit Cannabis erforscht und teils praktiziert werden, bleibt Europa zurückhaltend. Die gesellschaftlichen Herausforderungen – Alkohol, Benzodiazepine, Opioide, Stimulanzien – sind auf beiden Seiten des Atlantiks vergleichbar. Doch therapeutisch ist die Diskrepanz groß.
In Deutschland, wie in weiten Teilen Europas, ist die Substitution problematischer Substanzen durch Cannabis bislang die Ausnahme – nicht die Regel. Strukturelle Hürden, fehlende Studien und politische Zurückhaltung bremsen die Entwicklung. Dabei könnten gerade die nordamerikanischen Daten und die wachsende Zahl individueller Therapieerfolge Anlass genug sein, das medizinische Potenzial von Cannabis stärker in den Fokus zu rücken.
Denn eines bleibt unbestritten: An einer Überdosis Cannabis ist – anders als bei allen hier genannten Substanzen – bis heute weltweit kein Todesfall dokumentiert worden.
FAQ
Mehr Infos erhältst du in unserem Artikel "Cannabis auf Rezept: Tipps für den Therapie-Start".
Quellen
[1] Drugcom. (22.10.2010). Bedeutung von Cannabis als Einstiegsdroge überschätzt. Drugcom. Abgerufen am [18.07.2025], von https://www.drugcom.de/news/bedeutung-von-cannabis-als-einstiegsdroge-ueberschaetzt/
[2] National Institute on Drug Abuse. Cannabis (marijuana). Abgerufen am 18. Juli 2025 von https://nida.nih.gov/research-topics/cannabis-marijuana
[3] Wiese, B., & Wilson-Poe, A. R. (2018). Emerging evidence for cannabis' role in opioid use disorder. Cannabis and Cannabinoid Research, 3(1), 179–189.
[4] Bachhuber, M. A., Saloner, B., Cunningham, C. O., & Barry, C. L. (2014). Medical cannabis laws and opioid analgesic overdose mortality in the United States, 1999–2010. JAMA Internal Medicine, 174(10), 1668–1673.
[5] Reiman, A. (2009). Cannabis as a substitute for alcohol and other drugs. Harm Reduction Journal, 6(1), 35.
[6] Lucas, P., Reiman, A., Earleywine, M., McGowan, S. K., Oleson, M., Coward, M. P., & Thomas, B. (2012). Cannabis as a substitute for alcohol and other drugs: A dispensary-based survey of substitution effect in Canadian medical cannabis patients. Addiction Research & Theory, 21(5), 435–442.
[7] Bradford, A. C., & Bradford, W. D. (2016). Medical marijuana laws reduce prescription medication use in Medicare Part D. Health Affairs, 35(7), 1230–1236.
[8] Balu, A., Mishra, D., Marcu, J., & et al. (2021, December 7). Medical cannabis certification is associated with decreased opiate use in patients with chronic pain: A retrospective cohort study in Delaware. Cureus, 13(12), e20240.
[9] Takakuwa, K. M., & Sulak, D. (2020). A survey on the effect that medical cannabis has on prescription opioid medication usage for the treatment of chronic pain at three medical cannabis practice sites. Cureus, 12(12), e11848.
[10] Bergeria, C. L., Huhn, A. S., & Dunn, K. E. (2022). The impact of naturalistic cannabis use on self-reported opioid withdrawal. Drug and Alcohol Dependence, 233, 109376.
[11] Sabrina Ebitsch. (2015, 12. November). Ungewöhnliches Mittel gegen Alkoholsucht: „Ohne Cannabis wäre ich schon lange tot“. Süddeutsche Zeitung. Abgerufen am 17. Juli 2025 von https://www.sueddeutsche.de/gesundheit/ungewoehnliches-mittel-gegen-alkoholsucht-ohne-cannabis-waere-ich-schon-lange-tot-1.2716561
[12] Reiman, A. (2009). Cannabis as a substitute for alcohol and other drugs. Harm Reduction Journal, 6(1), 35.
[13] Reiman, A. (2009). Cannabis as a substitute for alcohol and other drugs. Harm Reduction Journal, 6(1), 35.
[14] Karoly, H. C., Ross, J. M., Prince, M. A., Zabelski, A. E., & Hutchison, K. E. (2021). Effects of cannabis use on alcohol consumption in a sample of treatment-engaged heavy drinkers in Colorado. Addiction, 116(9), 2529–2537.
[15] Lucas, P., Boyd, S., Milloy, M.-J., & Walsh, Z. (2020). Reductions in alcohol use following medical cannabis initiation: Results from a large cross-sectional survey of medical cannabis patients in Canada.International Journal of Drug Policy, 86, 102963.
[16] Schuster, R. M., Potter, K., Lamberth, E., Rychik, N., Hareli, M., Allen, S., Broos, H. C., Mustoe, A., Gilman, J. M., Pachas, G., & Evins, A. E. (2021). Alcohol substitution during one month of cannabis abstinence among non-treatment seeking youth. Progress in Neuro-Psychopharmacology & Biological Psychiatry, 107, 110205.
[17] Freeman, T. P., Hindocha, C., Baio, G., Shaban, N. D. C., Thomas, E. M., Astbury, D., Freeman, A. M., Lees, R., Craft, S., Mokrysz, C., Curran, H. V., & Morgan, C. J. A. (2020). Cannabidiol for the treatment of cannabis use disorder: a phase 2a, double-blind, placebo-controlled, randomised, adaptive Bayesian trial. The Lancet Psychiatry, 7(10), 865–874.
[18] Shannon, S., & Opila-Lehman, J. (2015). Cannabidiol oil for decreasing addictive use of marijuana: A case report. Integrative Medicine (Encinitas), 14(6), 31–35.
[19] Crippa, J. A., Hallak, J. E., Machado-de-Sousa, J. P., Queiroz, R. H., Bergamaschi, M., Chagas, M. H., & Zuardi, A. W. (2013). Cannabidiol for the treatment of cannabis withdrawal syndrome: a case report. Journal of Clinical Pharmacy and Therapeutics, 38(2), 162–164.
[20] Luján, M. Á., Cantacorps, L., & Valverde, O. (2019). The pharmacological reduction of hippocampal neurogenesis attenuates the protective effects of cannabidiol on cocaine voluntary intake.Addiction Biology, 25(2), e12746.
[21] Galaj, E., Bi, G.-H., Yang, H.-J., & Xi, Z.-X. (2020). Cannabidiol attenuates the rewarding effects of cocaine in rats by CB2, 5-HT1A and TRPV1 receptor mechanisms. Neuropharmacology, 167, 107740.
[22] Rodrigues, L. A., Caroba, M. E. S., Taba, F. K., Filev, R., & Gallassi, A. D. (2020). Evaluation of the potential use of cannabidiol in the treatment of cocaine use disorder: A systematic review. Pharmacology Biochemistry and Behavior, 196, 172982.
Hinweis: Grundsätzlich spiegeln namentlich gekennzeichnete Beiträge nicht immer die Positionen von avaay und/oder der Sanity Group wider, sondern sind Ausdruck der pluralistischen Perspektiven und Ansätze der Autor:innen im Rahmen einer modernen Cannabis-(Drogen)-Politik/Thematik.