"Kiffer-Augen": Rote Augen nach Cannabis-Konsum
Gerötete, glasige Augen gelten als eines der bekanntesten äußeren Anzeichen von Cannabis-Konsum. Doch was steckt medizinisch dahinter – und sind „Kiffer-Augen“ wirklich so eindeutig, wie ihr Ruf vermuten lässt? Ein Blick auf die Forschung zeigt: Die Effekte sind real, aber differenzierter, als viele denken.
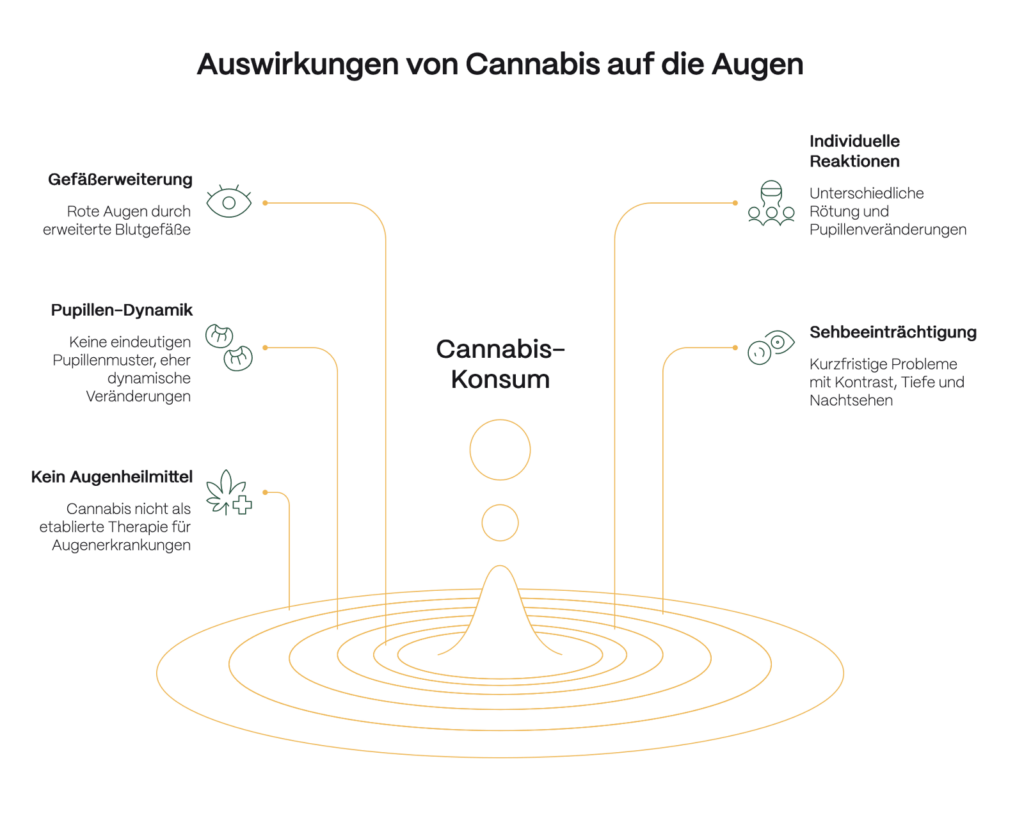
- Rote Augen entstehen durch Gefäßerweiterung: THC erweitert die feinen Blutgefäße in der Bindehaut – dadurch wirken die Augen gerötet. Der Effekt ist meist vorübergehend und dosisabhängig.
- Nicht jeder bekommt „Kiffer-Augen“: Wie stark die Rötung oder Pupillenveränderung ausfällt, hängt von Dosis, individueller Reaktion, Toleranz und äußeren Faktoren ab.
- Pupillen sind kein verlässlicher Marker: Anders als bei manchen anderen Substanzen gibt es kein eindeutiges Cannabis-Pupillen-Muster. Veränderungen betreffen eher die Dynamik als die reine Größe.
- Sehfunktionen können kurzfristig beeinträchtigt sein: Kontrastsehen, Tiefenwahrnehmung, Nachtsehen und Augenmotorik können vorübergehend schlechter funktionieren – relevant etwa im Straßenverkehr.
- Kein Augenheilmittel: Trotz kurzfristiger Senkung des Augeninnendrucks gilt Cannabis nicht als etablierte Therapie für Augenerkrankungen. Langfristige Vorteile für die Augengesundheit sind nicht belegt.
Inhaltsverzeichnis
- Wirkung von Cannabis: Wie sehen „bekiffte Augen“ aus?
- Wie kommt es zu den geröteten Augen nach dem Konsum von Cannabis?
- Sind Pupillen nach dem Cannabiskonsum immer geweitet?
- Ursache für die anderen Effekte
- Gibt es Tricks, um rote Augen nach dem Cannabis-Konsum zu verhindern?
- Auswirkungen von Cannabis auf die Augengesundheit
- Alkohol vs. Cannabis – wie beeinflussen sie das Sehen im Vergleich?
- Fazit: „Kiffer-Augen“ sind meist harmlos – aber nicht bedeutungslos
- FAQ
- Quellen
Wirkung von Cannabis: Wie sehen „bekiffte Augen“ aus?
„Bekiffte Augen“ wirken meist gerötet und leicht glasig, teils mit erweiterten oder träge reagierenden Pupillen sowie einem etwas schwereren, entspannten Lidblick.
Im Detail können nach dem Cannabiskonsum folgende Effekte auftreten:
- Gerötete Augen (rote Bindehaut): Die Augen wirken „blutunterlaufen“, weil feine Gefäße in der Bindehaut deutlicher sichtbar sind.
- Trockene Augen: Viele berichten von Trockenheit, Brennen oder dem Gefühl von „Sand im Auge“.
- Hängende Lider (Ptosis): Das obere Lid kann vorübergehend tiefer stehen und den Blick „schwerer“ wirken lassen.
- Lidzucken/Lidzittern: Manche entwickeln kurzzeitig feine, unwillkürliche Lidbewegungen.
- Veränderungen der Pupillenreaktion: Die Studienlage ist uneinheitlich – beschrieben wurden sowohl Pupillenverengung als auch -erweiterung sowie eine veränderte Reaktion auf Licht.
- „Glasiger Blick“ als Eindruck: Dieser Eindruck passt häufig zu Rötung, Trockenheit und veränderter Lidspannung – ist aber kein einzelnes medizinisches Merkmal.[1]
Wichtig ist: Diese Effekte treten nicht immer alle gleichzeitig und auch nicht bei jeder Person auf. Keines dieser Anzeichen ist exklusiv für Cannabis. Ähnliche Effekte können auch durch Müdigkeit, Allergien, Bildschirmarbeit oder andere Reize entstehen.
Wie kommt es zu den geröteten Augen nach dem Konsum von Cannabis?
Die akute, vorübergehende Rötung ist einer der am besten belegten Effekte von Cannabis auf das Auge. Ursache ist eine Gefäßerweiterung (Vasodilatation) in der Bindehaut. THC bindet an Cannabinoid-Rezeptoren (vor allem CB1), die auch im Auge vorhanden sind. Diese Aktivierung beeinflusst die Gefäßregulation: Die feinen Blutgefäße erweitern sich, der Blutfluss nimmt zu – und genau das macht sie sichtbarer. Das Auge erscheint dadurch gerötet oder „blutunterlaufen“.
Die Rötung ist also keine Reizung im klassischen Sinn, sondern eine pharmakologisch vermittelte Durchblutungssteigerung. Studien und Tiermodelle deuten zudem darauf hin, dass dieser Effekt dosisabhängig sein kann: Je höher die THC-Konzentration, desto stärker kann die Gefäßerweiterung ausfallen. Mit dem Abklingen der THC-Wirkung normalisiert sich in der Regel auch die Gefäßweite – und damit das Erscheinungsbild der Augen.[1]
Sind Pupillen nach dem Cannabiskonsum immer geweitet?
Nein, Pupillen sind nach dem Cannabiskonsum nicht immer geweitet – die Forschung zeigt ein uneinheitliches Bild. Einige Studien berichten nach akutem Konsum eine Erweiterung (Mydriasis), andere eher eine Verengung (Miosis), wieder andere vor allem eine veränderte oder verlangsamte Reaktion auf Licht. Eine Studie aus 2024 fand zwar messbare Veränderungen der Pupillen-Dynamik nach Inhalation, zeigte jedoch, dass die reine Pupillengröße kein verlässlicher Marker für akute Beeinflussung ist. Auffälliger war dort eine verringerte Pupillen-Variabilität – also geringere Schwankungen der Pupillengröße im Zeitverlauf.[2]
Der Grund für diese Uneinheitlichkeit liegt darin, dass die Pupillenweite vom autonomen Nervensystem gesteuert wird, das durch THC beeinflusst wird, aber individuell unterschiedlich reagiert. Dosis, Konsumform, Toleranz, Lichtverhältnisse und chronischer Gebrauch spielen eine Rolle. Anders als bei Substanzen wie LSD oder MDMA gibt es daher kein klares, immer sichtbares „Cannabis-Pupillen-Muster“, an dem sich Konsum zuverlässig erkennen ließe.[2]
Ursache für die anderen Effekte
Eine Übersichtsarbeit aus 2024 beschreibt mehrere Mechanismen, über die Cannabis bzw. Cannabinoide am Auge wirken können. Zentral ist, dass Cannabinoide an Cannabinoid-Rezeptoren (v. a. CB1, teils auch CB2) binden, die nicht nur im Gehirn, sondern auch in verschiedenen Augenstrukturen vorkommen.[1]
1) Trockene Augen: Tränenfilm/Tränenproduktion kann sinken
Die Arbeit fasst Studien zusammen, die trockene Augen als häufige Nebenwirkung berichten. Als mögliche Erklärung wird beschrieben, dass CB1-Rezeptoren auch in Nervenbahnen vorkommen, die die Tränendrüse steuern. In einem Tiermodell führte CB1-Aktivierung durch THC zu reduzierter Tränenproduktion. Zusätzlich können Konsumformen (z. B. inhalativ) die Oberfläche reizen – aber Trockenheit wird auch bei systemischer Gabe (z. B. synthetischen Cannabinoiden) berichtet.
2) Lid-Effekte: Zittern und hängendes Lid
Lidzittern wird in Beobachtungsstudien ebenfalls beschrieben. Ptosis (hängendes Lid) taucht ebenfalls auf – teils in Humanbeobachtungen, teils mit deutlicher Evidenz aus Tierstudien. Die Review betont dabei, dass die klinischen Details in manchen Berichten begrenzt sind und andere Faktoren (z. B. Stress, Müdigkeit) mitwirken können.
3) Sehfunktionen: kurzfristige Einbußen möglich
Cannabinoide können zeitweise das Sehen beeinflussen – darunter Nachtsehen, Tiefenwahrnehmung, Kontrastsehen und dynamische Sehschärfe. Das passt zu der Idee, dass Cannabinoide nicht nur „oberflächlich“ wirken, sondern auch Prozesse der visuellen Verarbeitung und Augenmotorik beeinflussen können.[1]
Gibt es Tricks, um rote Augen nach dem Cannabis-Konsum zu verhindern?
Für viele Cannabis-Patient:innen sind rote Augen kein Party-Klischee, sondern eine Nebenwirkung, die den Alltag nicht immer vereinfacht – etwa im Berufsleben, im Gespräch mit Kolleg:innen oder bei Terminen. Die typische Rötung entsteht vor allem durch eine THC-bedingte Gefäßerweiterung in der Bindehaut. Ganz verhindern lässt sich dieser Effekt nicht immer, aber es gibt Möglichkeiten, ihn abzumildern.
Was helfen könnte:
- Befeuchtende Augentropfen (künstliche Tränen): Sie stabilisieren den Tränenfilm und lindern Trockenheit. Dadurch wirken die Augen oft weniger gereizt.
- Gefäßverengende Augentropfen: Sie reduzieren Rötungen kurzfristig, indem sie die erweiterten Gefäße zusammenziehen. Allerdings sind sie nicht für den dauerhaften Gebrauch gedacht. Bei häufiger Anwendung kann es zu einer verstärkten „Rebound“-Rötung kommen.
- Ausreichend Flüssigkeit: Gute Hydration unterstützt die natürliche Befeuchtung der Augen.
- Konsumform berücksichtigen: Rauch kann die Augen zusätzlich mechanisch reizen. Rauchfreie Formen vermeiden diesen Reiz. Die THC-bedingte Gefäßerweiterung kann dennoch auftreten.
- Dosis beachten: Da die Gefäßerweiterung vermutlich dosisabhängig ist, könnten geringere THC-Mengen die Rötung reduzieren.
Auswirkungen von Cannabis auf die Augengesundheit
Ob und welche langfristigen Auswirkungen regelmäßiger Konsum auf die Augengesundheit hat, wird weiterhin untersucht. Es gibt Hinweise darauf, dass bestimmte Strukturen im Auge – etwa an der Hornhaut oder der Netzhaut – beeinflusst werden könnten, allerdings ist die Datenlage nicht in allen Punkten eindeutig. Bekannt ist zudem, dass Cannabis den Augeninnendruck kurzfristig senken kann.
Für die Behandlung von Augenerkrankungen wie dem Glaukom reicht diese kurzzeitige Wirkung jedoch nach heutigem Wissensstand nicht aus. Insgesamt zeigt sich: Cannabis hat messbare Effekte auf das Auge, doch viele Fragen zu Dauer, Ausmaß und medizinischer Bedeutung sind noch nicht abschließend geklärt.[1]
Alkohol vs. Cannabis – wie beeinflussen sie das Sehen im Vergleich?
Die Wirkungen von Alkohol auf das visuelle System sind seit Langem gut dokumentiert. Bei Cannabis wurde differenzierter erst in den vergangenen Jahren geforscht. Aktuelle Untersuchungen zeigen: Beide Substanzen können die Sehleistung messbar verschlechtern – etwa beim Kontrastsehen, beim räumlichen Sehen oder bei schlechten Lichtverhältnissen. Alkohol beeinträchtigt viele dieser Funktionen deutlich. Cannabis wirkt insgesamt subtiler, kann jedoch insbesondere das räumliche Sehen spürbar einschränken – teils bereits bei vergleichsweise niedrigen Dosen. Vor allem bei der Thematik Cannabis und Autofahren sollte dieser Effekt Beachtung finden.[3]
Fazit: „Kiffer-Augen“ sind meist harmlos – aber nicht bedeutungslos
Rote oder glasige Augen nach dem Cannabiskonsum sind in der Regel eine vorübergehende Folge der THC-bedingten Gefäßerweiterung und kein Anzeichen bleibender Schäden. Auch Veränderungen der Pupillen oder der Sehqualität sind meist akut und klingen mit dem Abbau des Wirkstoffs wieder ab. Gleichzeitig zeigt die aktuelle Forschung, dass Cannabis messbare Effekte auf Augenfunktion und visuelle Verarbeitung haben kann. Wer konsumiert – ob medizinisch oder privat – sollte diese Auswirkungen kennen, insbesondere im Alltag und im Straßenverkehr.
FAQ
Quellen
[1] Bondok M, Nguyen AX, Lando L, Wu AY. Adverse Ocular Impact and Emerging Therapeutic Potential of Cannabis and Cannabinoids: A Narrative Review. Clin Ophthalmol. 2024 Nov 29;18:3529-3556. doi: 10.2147/OPTH.S501494. PMID: 39629058; PMCID: PMC11613704.
[2] Haider, M. N., Regan, D., Hoque, M., Ali, F., & Ilowitz, A. (2024). Effects of recent cannabis consumption on eye-tracking and pupillometry. Frontiers in Neuroscience, 18, 1358491.
[3] Casares-López, M., Ortiz-Peregrina, S., Castro-Torres, J. J., Ortiz, C., Martino, F., & Jiménez, J. R. (2022). Assessing the influence of cannabis and alcohol use on different visual functions: A comparative study. Experimental Eye Research, 224, 109231.